Doctor Polyakov » Врачевание » Сердце и сосуды
Часто встречающееся заболевание крови. Надо знать, чем опасна анемия, почему необходимо найти причину и насколько важно восстановить уровень гемоглобина. Чем опасна анемия Не всегда низкие показатели красной крови указывают на патологию, но во всех случаях, когда в общем анализе снижены гемоглобин (Hb) и эритроциты (Er) необходимо выяснить – это временная-случайная Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
У каждого из нас, хоть раз в жизни. Как снять приступ головной боли, не используя медикаментозные средства: самостоятельно и в домашних условиях. Почему возникает сильная боль в голове? Чаще всего случайно появляющиеся и не регулярные болевые ощущения в области головы возникают на фоне сосудистых нарушений разной степени выраженности. Любая систематичность Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
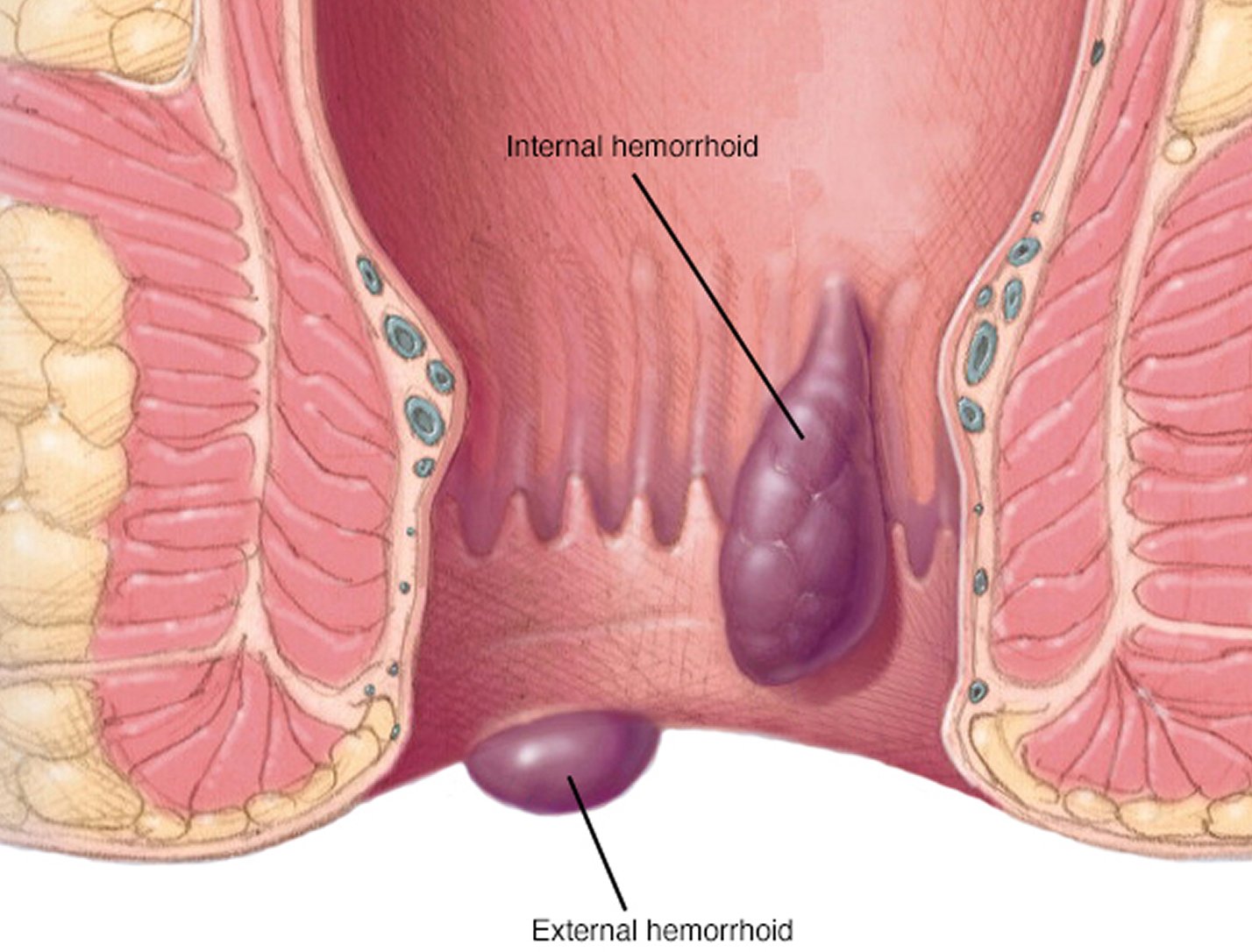
Боль, кровь в стуле, ощущение наличия шишки в области ануса. Появление геморроя может стать неожиданной и крайне неудобной неприятностью, с которой сложно справиться самостоятельно. Причины патологии связаны с нагрузкой на венозные сосуды промежности. Типичные симптомы являются поводом для визита к врачу: самолечение или не даст никаких результатов, или станет причиной Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
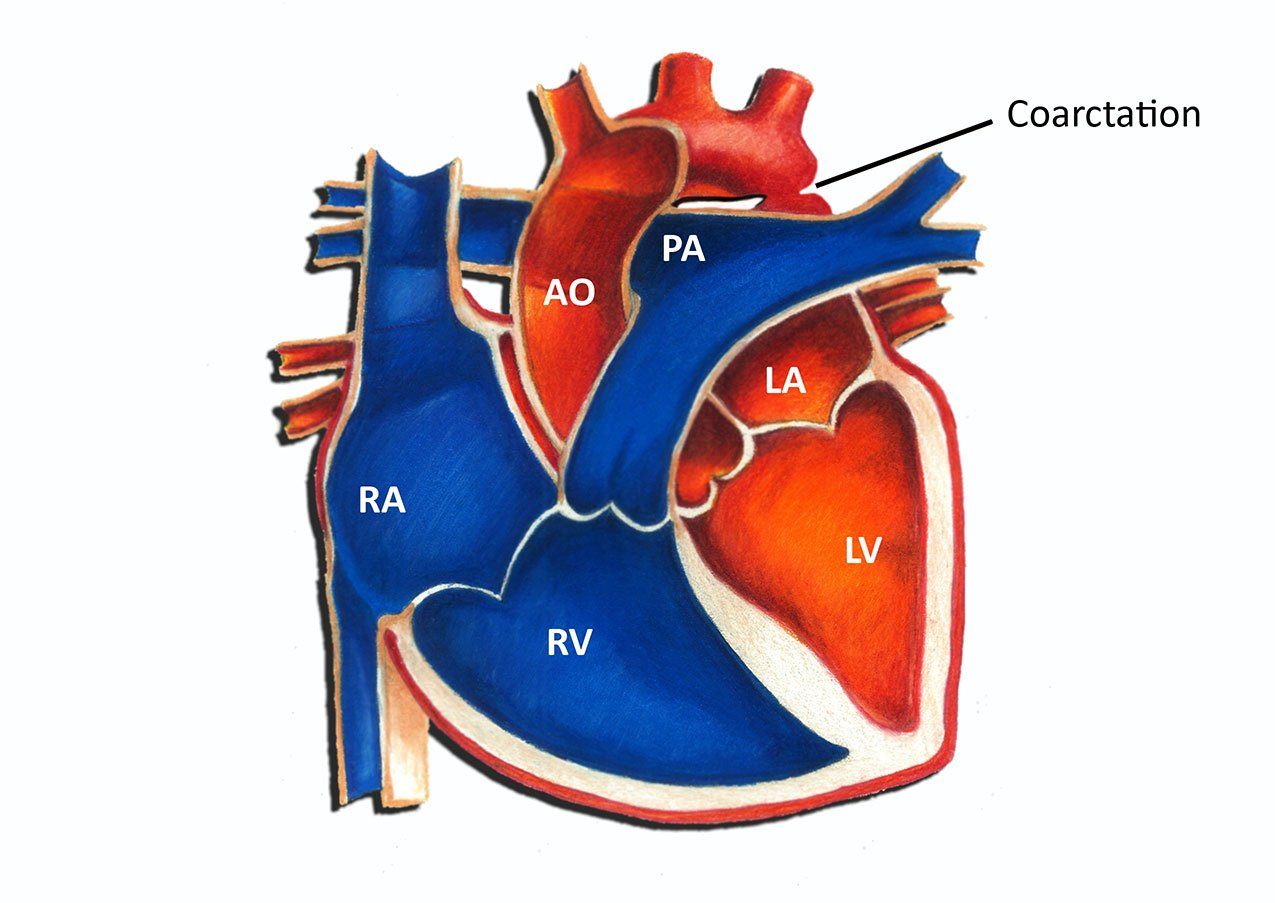
Один из частых вариантов околосердечных пороков (до 15% всех врожденных аномалий сердца), коарктация аорты оказывает негативное влияние на организм ребенка. Необходимо максимально рано выявить наличие заболевания, чтобы вовремя выполнить операцию по коррекции сосудистой патологии. Коарктация аорты Самый крупный сосуд в организме человека – аорта после выхода из сердца разделятся на Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
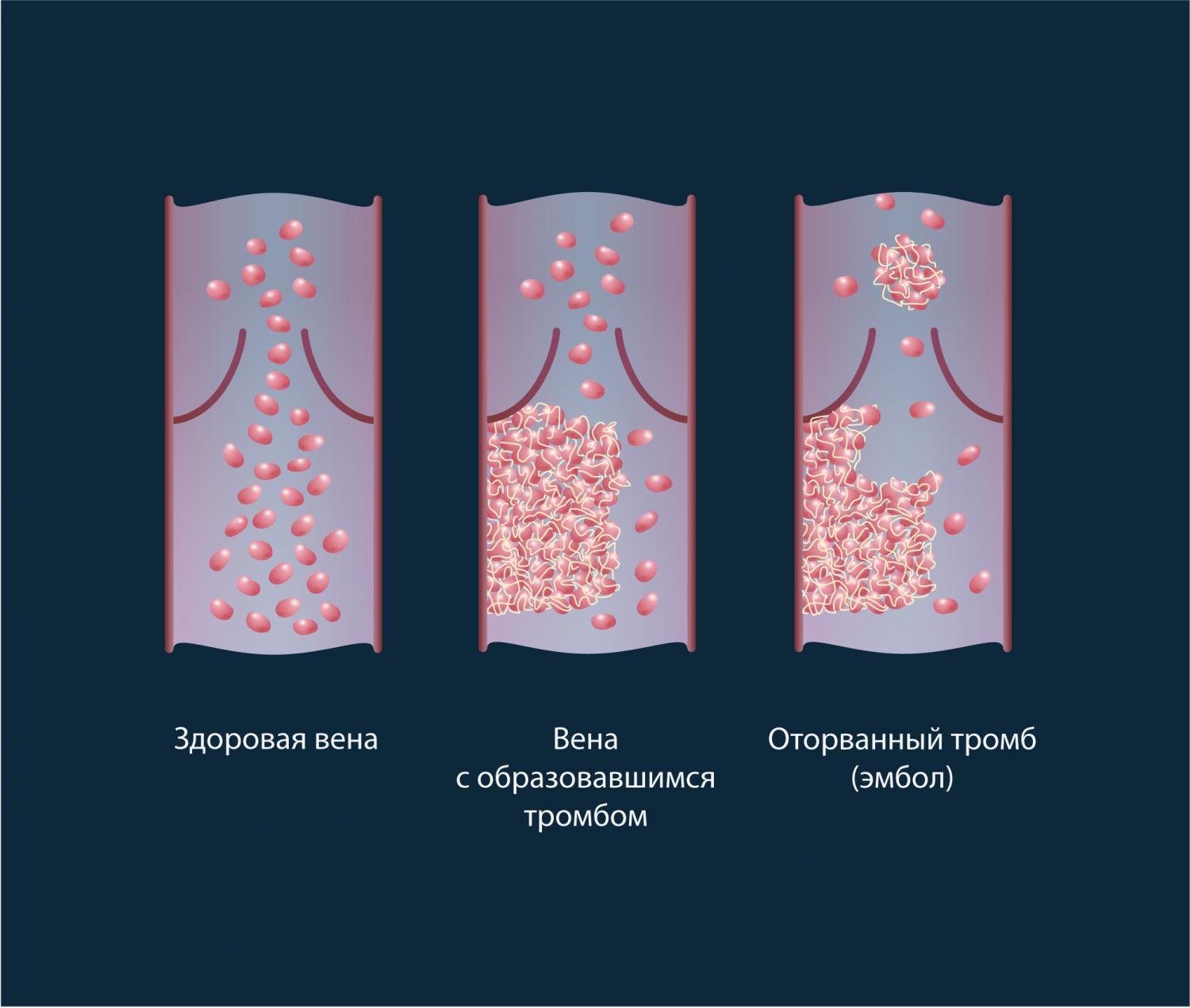
Реальный риск внезапной смерти возникает при закупорке крупного сосуда, выходящего из правого желудочка сердца. Тромбоэмболия легочной артерии (ТЭЛА), как проявление венозного тромбоза, приводит прекращению кровообращения в малом круге: при нарушении легочного кровотока возникает острая сердечная недостаточность с быстрым наступлением гибели человека. Варианты ТЭЛА Попадание тромба или эмбола в легочной ствол Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
Закупорка сосуда с нарушением кровообращения и нарастающим риском опасных для жизни осложнений является одной из причин внезапной смерти. Венозная тромбоэмболия (ВТЭ)– это основа для формирования тромба в легочной артерии и окклюзии жизненно важных крупных артерий: зная факторы риска и выполняя рекомендации врача, можно избежать печального исхода сосудистой патологии. Венозная тромбоэмболия Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
Расширенный и готовый разорваться сосуд – это огромный риск для жизни. Аневризма крупного артериального ствола является причиной массивных внутренних кровотечений с летальным исходом. Вовремя выявив болезнь, можно с помощью сосудистого хирурга предотвратить внезапную смерть. Причины сосудистой патологии Истончение стенки и расширение артерии формирует из сосуда готовый к разрыву мешок: аневризма, Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
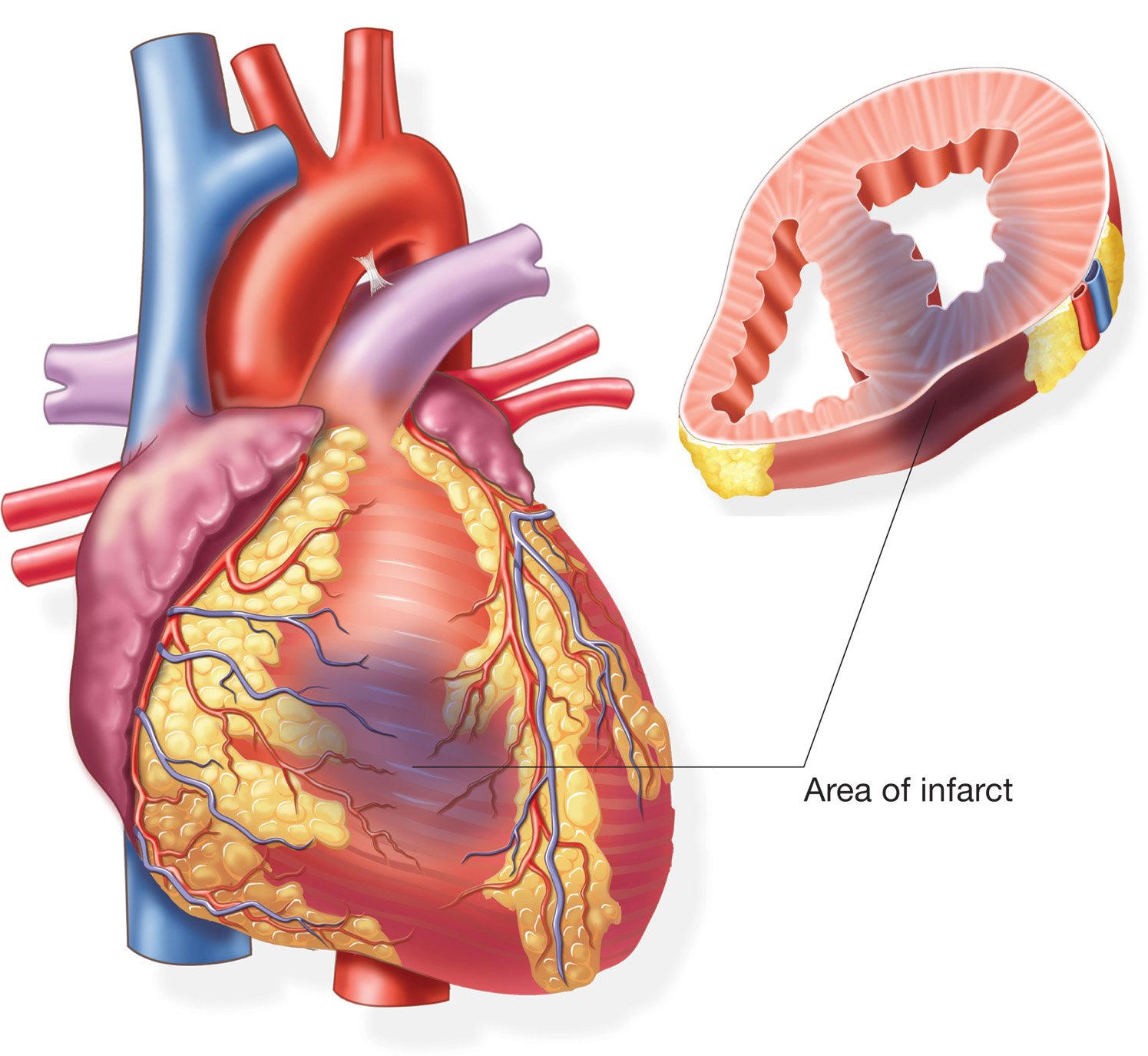
Внезапное прекращение кровотока по коронарным артериям останавливает работу сердечной мышцы. Инфаркт миокарда относится к смертельно опасным состояниям, которые можно предотвратить – надо всего лишь воспользоваться врачебными советами и применять меры профилактики в повседневной жизни. Остановка сердца Острый инфаркт миокарда – это тромботическая закупорка крупных сосудов, питающих сердечную мышцу, что приводит Читать дальше…
Doctor Polyakov » Врачевание » Сердце и сосуды
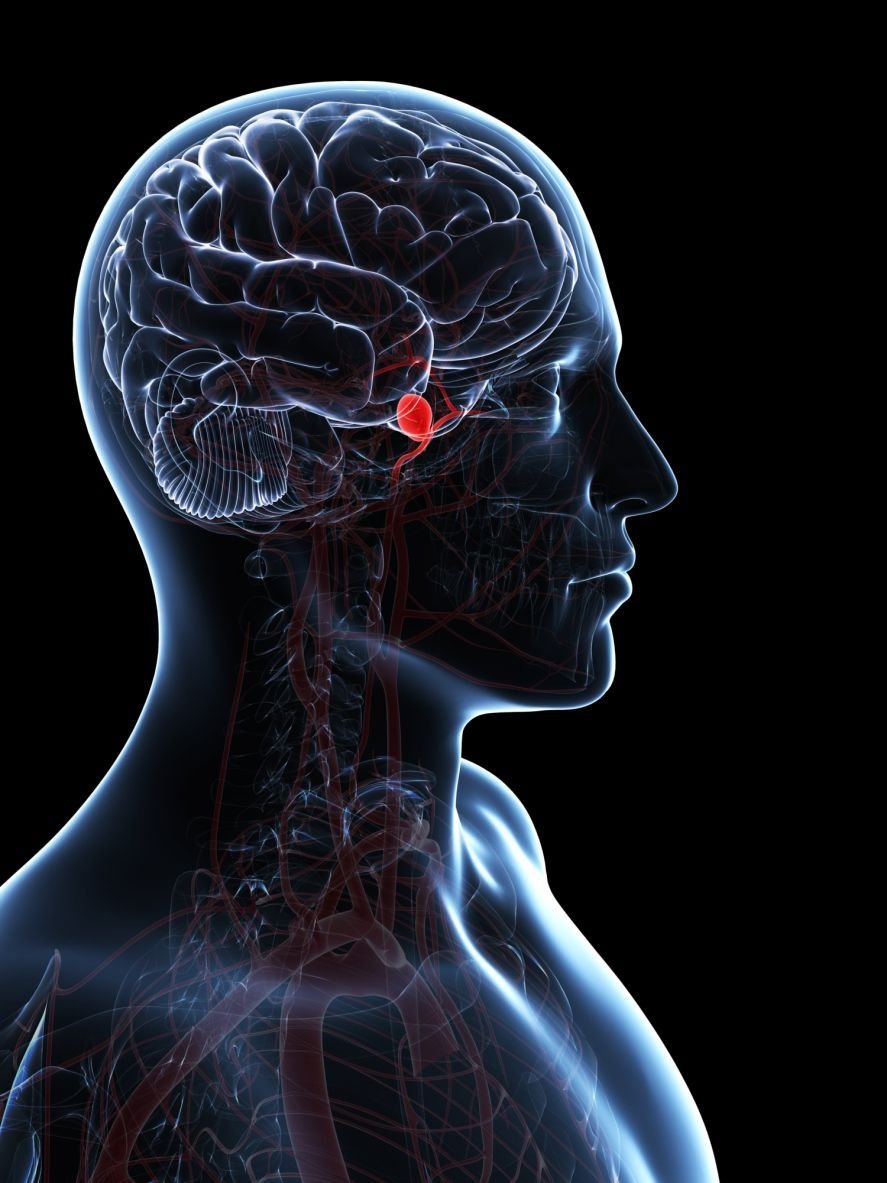
Изменение нормального кровотока в сосудах головного мозга может стать причиной смертельно опасного состояния. Инсульт возникает на фоне типичных причин, проявляется стандартными признаками и требует оказания неотложной помощи. Оптимально предотвратить, чем лечить, но в большинстве случаев человек предпочитает делать все возможное для нарушения мозгового кровообращения, стремительно приближая инсультное состояние. Инсульт: причины Читать дальше…