Доброкачественное заболевание с неприятными симптомами и возможностью малигнизации – лейкоплакия вульвы существенно ухудшает качество жизни женщины и может стать фоном для возникновения рака наружных половых органов.
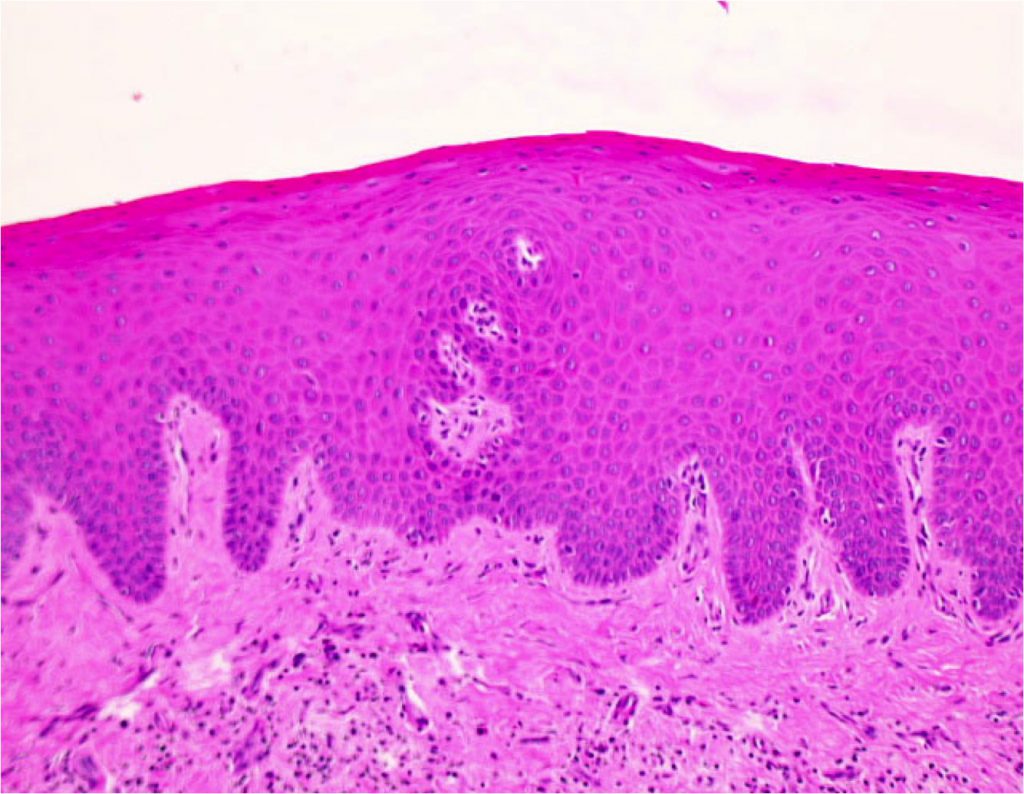
Морфологически лейкоплакия вульвы – это разрастание и утолщение кожного покрова
Лейкоплакия вульвы
Фоновый патологический процесс на коже и слизистых оболочках наружных половых органов возникает у женщин в возрасте от 50 лет и старше (чаще всего в период менопаузы), являясь фактором риска по онкологии. Злокачественное перерождение происходит в 20-50% случаев: статистика показывает, что заболевание далеко не всегда приводит к раку, но вероятность малигнизации непредсказуема. Лейкоплакия вульвы – это патология кожных покровов, характеризующаяся следующими доброкачественными морфологическими изменениями:
- Пролиферация (утолщение) покровного слоя кожи;
- Гиперкератоз (ороговение кожных клеток).
Значительно хуже, когда происходят предраковые изменения:
- внутриклеточная гиперактивность;
- атипия клеток.
Выделяют 2 формы заболевания:
- Плоская лейкоплакия вульвы;
- Лейкокератоз (бородавчатый вариант).
Второй вид патологии значительно чаще становится причиной злокачественного перерождения, особенно если при обследовании выявляются признаки клеточной атипии. При возникновении типичных симптомов нельзя отказываться от визита к врачу – после обследования специалист назначит терапию и посоветует регулярно наблюдаться у доктора.
Типичные симптомы
Часть женщин может долгое время не подозревать о наличии болезни. Лейкоплакия вульвы протекает бессимптомно, но до определенного момента: однажды типичная симптоматика заставит обратиться за медицинской помощью. К типичным симптомам заболевания относятся:
- Зуд в промежности (от периодически возникающего до мучительного и постоянного);
- Ухудшение зудящих ощущений ночью, во время физической работы и при высокой температуре;
- Психоэмоциональные расстройства по типу депрессии и раздражительности, обусловленные постоянным зудом;
- Воспалительные осложнения, связанные с инфицированием расчесов.
Зуд наружных половых органов может продолжаться годами, особенно если женщина игнорирует визиты к врачу и занимается самолечением (никакими народными средствами и нетрадиционными методиками от проблемы не избавиться).

Зуд в области промежности – это повод для обследования у врача
Лечебно-диагностическая тактика
Врач при первом осмотре (даже при отсутствии симптомов) увидит следующие внешние изменения на вульве и в преддверии влагалища:
- Белесоватые или перламутровые пленки или бляшки на коже или слизистых оболочках промежности;
- Лейкоплакия вульвы – это одиночные или множественные очаги разного размера;
- Границы очагов имеют разнообразные очертания (неровные или ровные, четкие или размытые);
- Попытки убрать пленки любыми подручными средствами абсолютно неэффективны (нельзя стереть бляшки салфетками, марлевыми тампонами или ватными дисками).
Типичная визуальная картина не позволяет исключить предраковый процесс. Необходимо выполнить следующие дополнительные обследования:
- кольпоскопия;
- цитологическое исследование;
- биопсия тканей.
Только на основе результатов этих диагностических процедур можно выделить 2 типа заболевания:
- Простая лейкоплакия вульвы;
- Атипический вариант заболевания (предраковое состояние).
В первом случае врач назначит лекарственные средства, которые уберут неприятные симптомы, и посоветует ежегодное проведение полного обследования. Во втором случае потребуется хирургическое вмешательство по удалению очагов предраковой патологии. Обычно используются следующие варианты лечения:
- Лазерная вапоризация;
- Криодеструкция;
- Хирургическое удаление (эксцизия).
Заболевание лечиться трудно: не всегда можно полностью убрать симптомы с помощью лекарств. Эффективной методикой является низкоинтенсивное лазерное излучение, курсы которого оказывают положительное влияние на состояние кожи промежности. Для каждой пациентки курс терапии подбирается индивидуально. Основными целями лечения являются улучшение качества жизни женщины и профилактика рака вульвы.



0 комментариев