Вовремя выявить недостаточность шейки матки. УЗИ цервикометрия при беременности проводится регулярно в тех случаях, когда на фоне формирования ИЦН возникает реальный риск преждевременных родов.
Цервикальная недостаточность
До беременности можно только предполагать. И никаких эффективных мер профилактики нет. Только после 1 триместра: УЗИ цервикометрия при беременности позволяет существенно снизить частоту рождения недоношенных детей.
Вне беременности необходимо учитывать следующие факторы риска будущей слабости шеечного канала:
- Глубокие разрывы шейки матки при предыдущих беременностях (даже если они были зашиты правильно);
- Большое количество абортов в прошлом (особенно если часть из них были с осложнениями);
- Гинекологические операции (от обычного выскабливания и удаления внутриматочного контрацептива крючком до гистероскопии);
- 2 и более самопроизвольного выкидыша в сроках 12-16 недель (сразу после 1 триместра);
- Любые операции на шейке матки (конизация, лечение эрозии с помощью диатермокоагуляции, ампутация при опущении).
Еще до наступления беременности необходимо оценить риск будущей цервикальной недостаточности, чтобы после зачатия вовремя выявить начальные признаки ИЦН.
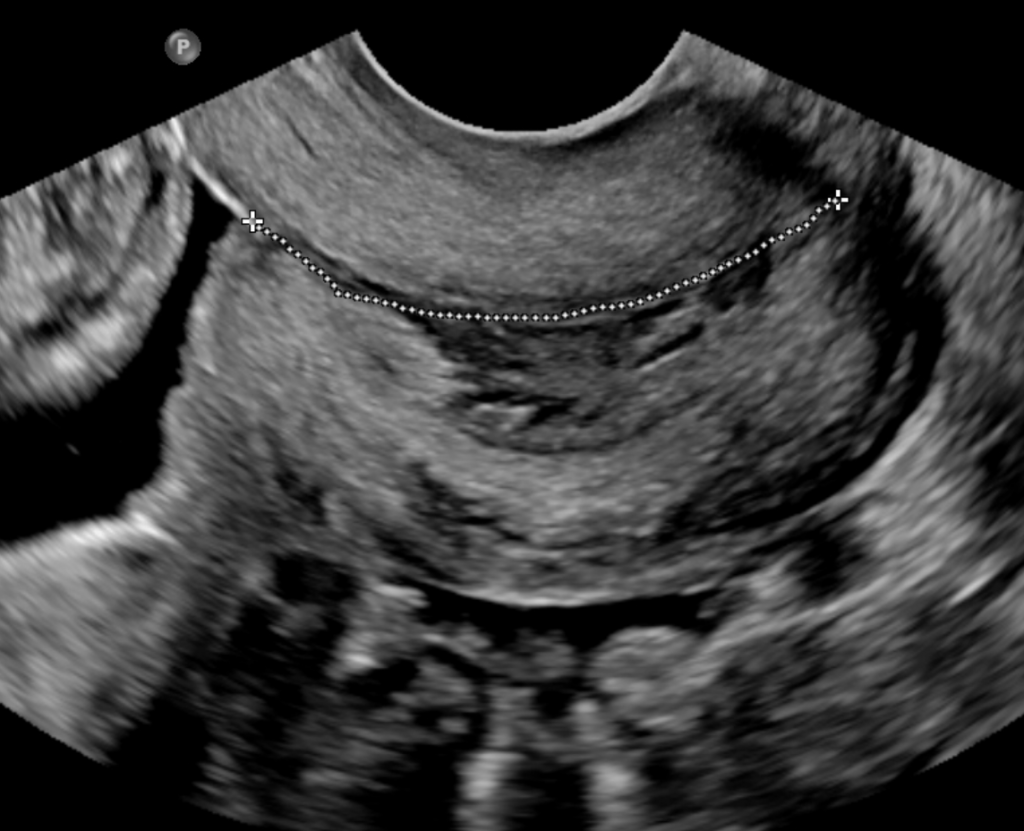
УЗИ цервикометрия при беременности
В некоторых случаях уже при первом осмотре врач сможет заподозрить укорочение длины шейки матки, но поставить точный диагноз можно только с помощью ультразвукового сканирования. УЗИ цервикометрия при беременности проводится в следующие сроки:
- При отсутствии факторов риска и видимых проблем – в сроки 11-14 и в 20-22 недели (обязательный скрининг);
- В случае высокого риска и при обнаружении на первом УЗ исследовании – в 11-14, 15-16 затем каждые 2 недели.
Оптимальные сроки для выявления цервикальной недостаточности – 16-24 недели (именно в этот период беременности можно сделать все возможное для предотвращения преждевременных родов).
Стандартные условия для проведения цервикометрии:
- Положение лежа;
- Пустой мочевой пузырь;
- Датчик после введения не должен давить на шейку матки;
- Оценивается 2 показателя – длина и величина расширения шеечного канала;
- Длительность исследования не более 5 минут.
Важнейшие критерии постановки диагноза ИЦН:
- Длина цервикального канала 25 мм и менее;
- Расширение шеечного канала на всю длину до 10 мм и более.
Чем меньше длина и шире канал, тем выше риск преждевременного выхода плода из матки. Как укорочение шейки, так и прогрессирующий ИЦН необходимо лечить, используя все возможные методы предупреждения преждевременных родов (акушерский пессарий, наложение шва на шейку матки).
Во время вынашивания плода используется трансабдоминальный (через переднюю брюшную стенку) метод ультразвукового сканирования. УЗИ цервикометрия при беременности – это всегда трансвагинальная методика (осмотр специальным влагалищным датчиком). Основная задача метода – предупредить рождение недоношенного малыша.

0 комментариев